Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que ViaTrajectoire ?
ViaTrajectoire est le service public numérique français dédié à l'orientation et à l'admission des personnes dans le secteur sanitaire et médico-social.
L'objectif de ViaTrajectoire est de faciliter et fluidifier l’orientation des personnes au fil de leur parcours de prise en charge dans les champs sanitaire et médico-social vers les établissements et services possédant les compétences humaines ou techniques requises, en regard de leurs besoins spécifiques.
Ce service est gratuit et sécurisé. Il permet aux utilisateurs de créer un dossier d'admission unique qui peut être envoyé à plusieurs établissements en même temps. En outre, ViaTrajectoire offre un annuaire complet des structures sanitaires et médico-sociales, ainsi qu'un observatoire statistique pour les professionnels.
Zoom sur :
4 volets d’orientation
ViaTrajectoire comporte 4 volets d’orientation, chacun destiné à répondre aux besoins spécifiques des personnes:
Volet Sanitaire
Il permet en sortie de MCO (médecine, chirurgie, obstétrique) d'orienter les patients vers des établissements SSR/SMR (Soins de Suite et de Réhabilitation / soins médicaux et de réadaptation), HAD (l'Hospitalisation À Domicile) ou le retour à domicile via le dispositif PRADO.
Volet Grand-âge
Il aide les personnes âgées et leurs aidant, les professionnels en ville ou à l’hôpital à trouver des établissements d’accueil ou des services d’accompagnement à domicile pour les personnes âgées.
Volet Handicap
Il permet aux MDPH de gérer les demandes d'admission vers des établissements spécialisés pour personnes handicapées.
Volet PCO-TND
Il (Plateforme de coordination et d’orientation pour la prise en charge des troubles du neurodéveloppement) permet aux professionnels de ville ou à l’hôpital d’orienter les enfants (de 0 à 12 ans) vers les plateformes PCO.
Modules faisant l’objet de pilotes en régions
- Orientation en santé mentale (Occitanie et Auvergne Rhône Alpes), visant à simplifier, pour les services d’urgences psychiatriques, la recherche d’une solution d’hospitalisation en psychiatrie pour leurs patients, post passage aux urgences.
- Orientation de type Hospitalisation Non Programmée (Occitanie), visant à favoriser les admissions directes en établissements de santé de court séjour depuis la médecine de ville (hospitalisations ou soins non programmés)
- Orientation « Personnes à Difficultés Spécifiques » (Ile de France), visant à favoriser l’orientation des patients, via un guichet unique régional d’orientation, vers les structures de type ACT, LHSS et LAM.
🔎Comment fonctionne ViaTrajectoire ?
Le schéma ci-dessous présente l’intégration de ViaTrajectoire avec les services socles du numérique en santé :
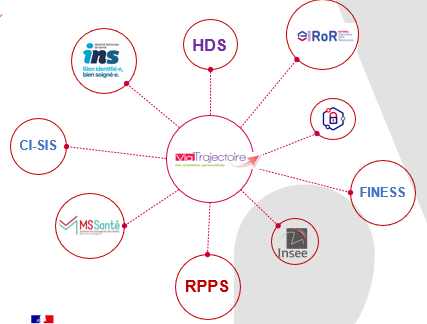
ViaTrajectoire propose :
- un dossier d’admission standardisé, unique et partagé par les professionnels habilités dans le périmètre de leurs missions ;
- un annuaire interrégional des structures adossé au ROR ;
- un moteur d’orientation permettant d’adresser une demande en parallèle à plusieurs établissements pouvant correspondre aux besoins de la personne. Le fonctionnement sous forme de place de marché de ViaTrajectoire permet d’informer les professionnels demandeurs ainsi que les autres acteurs sollicités dès lors qu’une démarche aboutit ;
- un tableau de bord permettant aux professionnels et aux usagers de suivre l’avancement des dossiers ;
- un observatoire des orientations accessibles aux professionnels habilités.
⚖️ Cadre réglementaire
Plusieurs textes de référence encadrent le déploiement et les usages de ViaTrajectoire :
Module SSR/SMR
- Instruction N° DGOS/R4/2022/210 du 28 septembre 2022 relative à la mise en œuvre de la réforme des autorisations d’activité des soins médicaux et de réadaptation.
- Cette instruction mentionne le fait que lorsqu’un logiciel d’orientation existe dans le cadre des plans de santé numérique de chaque région, la demande d’admission en provenance d’un établissement doit être faite via l’outil afin de faciliter les échanges (sans remplacer l’échange humain) et permettre un meilleur pilotage et suivi des filières et besoins.
Module Handicap
- Instruction N° DGCS/SD3B/CNSA/SGMCAS/DSSIS/2016/322 du 23 septembre 2016 relative au système d’information de suivi des orientations dans le secteur du handicap.
Cette instruction a pour objet de définir le cadre de la mise en œuvre du « système d’information de suivi des décisions d’orientation des personnes en situation de handicap » en établissements ou services médico-sociaux. - Instruction N° DGCS/CNSA/DESMS/2021/234 du 15 novembre 2021 relative à l’appui au développement des usages et la fiabilisation des données du système d’information de suivi des orientations. Cette instruction est relative à l’appui au développement des usages et la fiabilisation des données du « système d’information de suivi des orientations ».
- L’article D146-29-2 du CASF précisant que l’ARS et le Conseil Départemental (CD) doivent communiquer aux MDPH (à l’équipe pluridisciplinaire) « 1° Les ressources et les dispositifs sociaux et médico-sociaux permettant d'accompagner les personnes handicapées, notamment l'offre des établissements et services sociaux et médico-sociaux mentionnée au I de l'article L. 312-1 et le fonctionnement en dispositif intégré défini à l'article L. 312-7-1 ; (…) 4° Pour les informations mentionnées au 1°, la disponibilité des capacités d'accueil et d'accompagnement des établissements et des services sociaux et médico-sociaux, telle qu'elle est renseignée par le système d'information de suivi des orientations des personnes handicapées.»
Module PCO TND
- Conformément à l’instruction interministérielle :
- DGCS/SD3B/DIA/DSS/SD1A/DGOS/R4/CNSA/2022/132 du 4 mai 2022 relative à la poursuite de la mise en œuvre de la stratégie nationale pour l’autisme au sein des troubles du neurodéveloppement 2018-2022 : il est recommandé aux ARS de promouvoir l’utilisation de ViaTrajectoire pour l’adressage des enfants vers les PCO (voir article 1.4).
🗓️ Eléments de calendrier
Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que le SAS ?
Le service d’accès aux soins (SAS) assure une régulation médicale, en s’appuyant sur le centre de réception et de régulation des appels, des demandes d’aide médicale urgente et de soins non programmés formulées en dehors des horaires de la permanence des soins ambulatoire. Au premier niveau de réponse, le service procède à la qualification, par un assistant de régulation médicale, de chaque appel. Au second niveau, en fonction de cette qualification, la personne ayant formulé la demande est prise en charge :
- par le service d’aide médicale urgente lorsque la demande relève de soins de médecine d’urgence ;
- par la régulation de médecine ambulatoire lorsque la demande relève de soins non programmés. Les outils numériques et téléphoniques mis à la disposition du service d’accès aux soins intègrent la possibilité de réorientation secondaire instantanée entre le service d’aide médicale urgente et la régulation de médecine ambulatoire ;
- la plateforme numérique du SAS a pour finalité de donner aux professionnels de santé impliqués dans l’orientation du patient vers une prise en charge dans le secteur ambulatoire, une visibilité exhaustive sur l’offre de soins au niveau national et les créneaux horaires disponibles pour des soins non programmés afin de faciliter l’orientation d’un patient nécessitant une prise en charge.
Zoom sur :
Comment cela fonctionne-t-il pour les soins non programmés ?
Lorsque leurs médecins traitants ne sont pas disponibles, et qu'ils ne sont pas parvenus à trouver
un rendez-vous vers un médecin ou un professionnel de santé, notamment en consultant Santé.fr, les citoyens peuvent avoir recours au SAMU-SAS.
En fonction de leurs lieux d’habitation, ils appellent le 15 (ou le 116-117) et sont mis en relation avec le dispositif SAS. Ce dispositif repose sur une étroite collaboration entre la filière de l’aide médicale urgente (AMU) et la filière de la médecine générale (MG), qui agit sur un plateau unique de régulation des appels.
Les citoyens bénéficient alors d’une prise en charge par l’équipe du SAS, composée d’un opérateur de soins non programmés (ONSP) et d’un médecin régulateur : ils peuvent obtenir un conseil médical ou être orientés dans les 48 heures vers une consultation avec un professionnel de santé, médical ou non médical, agissant en cabinet ou en structure, ou vers une téléconsultation.
Quelles sont les fonctionnalités offertes par la plateforme numérique du SAS ?
Pour les patients orientés vers la médecine de ville, les régulateurs peuvent utiliser la plateforme numérique nationale du SAS. Cet outil leur permet :
- de consulter les créneaux disponibles chez les professionnels de santé qui acceptent des patients supplémentaires ;
- de réserver une consultation de soins non programmés pour ces patients, en tenant compte de leurs besoins spécifiques (localisation, horaires, spécialités),
- si aucun créneau n'est disponible, de déposer une demande de prise en charge de soin non-programmé dans un outil de place de marché interopéré avec la plateforme SAS, afin qu'un des profe ssionnels effecteurs du territoire puisse s'en saisir dans les meilleurs délais.
La plateforme numérique du SAS est construite dans une logique d’état plateforme :
- elle assure l’exhaustivité de l’accès à l’offre de soins en agrégeant l’ensemble de l’offre de soins (créneaux de disponibilité) proposé par les solutions privées (agendas des PS libéraux, des SOS médecins, des CPTS etc...);
- elle assure la neutralité de la restitution de l’offre de soins (l’algorithme de recherche est disponible sur le github de l’ANS);
- elle permet de fluidifier le parcours des régulateurs entre leurs différents outils : logiciel de régulation médicale, plateforme numérique du SAS, solutions d’agenda et de prise de rendez-vous.
⚖️ Cadre réglementaire
- Décret n° 2022-403 du 21 mars 2022 portant création d’un traitement automatisé de données à caractère personnel dénommé «Plateforme numérique du Service d’accès aux soins»
- Décret n° 2024-541 du 14 juin 2024 établissant l'organisation et le fonctionnement du Service d'Accès aux Soins (SAS)
- L’article L6311-3 du Code de la Santé Publique servant de base légale pour le fonctionnement du SAS, définissant les responsabilités des professionnels de santé et les modalités d'intervention
- Convention entre établissements de santé et médecins ambulatoires : cette convention, approuvée par l'Agence Régionale de Santé (ARS), décrit les modalités de coopération et les outils utilisés pour la régulation des soins.
📖 Ressources disponibles
🗓️ Eléments de calendrier
Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que la téléphonie SI-SAMU ?
La téléphonie SI-Samu permet de :
- sécuriser l'acheminement des appels jusqu'à la porte du SAMU territorialement compétent;
- disposer d'une vision métier des flux d'appels entrants (statistiques);
- permettre l'entraide et l'articulation entre SAMU;
- mettre à disposition un bandeau de communication moderne aux SAMU.
Zoom sur :
Le Bandeau de communication
Le Bandeau de communication : est une application ergonomique qui facilite la gestion des appels au sein des SAMU-SAS. Il inclut un serveur vocal interactif (SVI) pour orienter les appelants, des enregistreurs d'appels, un outil de gestion de téléphonie et un outil de supervision pour analyser l'activité téléphonique. Ce système est conçu pour gérer jusqu'à 30 millions d'appels par an, garantissant ainsi une continuité de service même en cas de crise.
🔑 Ses fonctionnalités clés :
- une infrastructure nationale robuste et sécurisée ;
- régulation à distance possible ;
- interconnexion au LRM du SAMU-SAS.
📖 Ressources disponibles
🗓️ Eléments de calendrier
Parcourir la doctrine
🎯 Finalités et périmètre
Les professionnels intervenant dans le secteur de la santé et les établissements des secteurs sanitaire, social et médico-social sont identifiés de façon unique dans deux répertoires nationaux : le Répertoire Partagé des Professionnels intervenants dans le système de Santé (RPPS) et le Fichier National des Établissements Sanitaires médico et Sociaux (FINESS). L’identification unique des professionnels et des établissements favorise l’interopérabilité des Systèmes d’Information de Santé et sécurise les accès aux services numériques en santé.
L’ensemble des professionnels, personnes physiques, susceptibles d’accéder à des services numériques en santé (au sens de l’Article L. 1470-1 du CSP) doivent être inscrits au RPPS, par une autorité d’enregistrement habilitée. L’inscription au RPPS leur permet d’utiliser les moyens d’identification électronique compatibles avec Pro Santé Connect, notamment l’application mobile e-CPS, pour accéder aux services numériques en santé. Les données sectorielles enregistrées dans le RPPS, comme la profession, leur permettent également d’accéder à certains services comme le dossier médical de Mon espace santé (DMP), sous réserve d’habilitation de la profession dans la matrice prévue à cet effet et de consentement des patients.
Un nouveau service, Pro Santé Identité, permettra prochainement de vérifier les données d’identité (état civil) des professionnels dans les répertoires régaliens de référence (Répertoire national des identités des personnes physiques ou RNIPP) avant leur inscription dans le RPPS ou l’activation d’un moyen d’identification électronique avec Pro Santé Connect.
Prochainement, certains professionnels administratifs, contribuant au fonctionnement du système de santé, pourront également bénéficier de Pro Santé Connect, après enregistrement dans ce nouveau service Pro Santé Identité. Cela leur permettra d’utiliser les moyens d’identification électroniques mis à disposition par Pro Santé Connect pour se connecter sur des services numériques contribuant au fonctionnement du système de santé, mais ne constituant pas des services numériques en santé. Seuls les professionnels inscrits au RPPS peuvent se connecter aux services numériques en santé.
Les MIE des professionnels personnes morales (établissements ou structures) sont des certificats logiciels délivrés par l’Infrastructure de Gestion de Confiance du secteur santé-social (IGC-Santé) en lien avec le répertoire FINESS. La mise en œuvre de ces composants facilite la coordination entre les différents acteurs du domaine et sont des éléments essentiels pour le déploiement du numérique en santé en France.
Sommaire
1
Le RPPS
Le Répertoire Partagé des Professionnels intervenant dans le système de Santé contient les données d’état civil du professionnel afin de garantir son identification. Il contient également les données de contact et des données sectorielles (diplômes, exercices professionnels, lieu d’exercice, etc.). Le RPPS est alimenté par trois types d'autorités d’enregistrement, selon des règles bien précises : les ordres professionnels (CNOM, ONI, ONCD, CNOSF, CNOP, CNOMK, ONPP) pour les professionnels relevant de leur compétences, les ARS (ex-professions ADELI), le Service de Santé des Armées (SSA) et les structures où exercent les professionnels à rôle. Un identifiant unique et pérenne est attribué à chaque professionnel : le numéro RPPS. Le RPPS contribue à la coordination des soins en fournissant une identité numérique à chaque professionnel, ce qui améliore la collaboration entre les différents acteurs du système de santé.
Par ailleurs, le RPPS permet de vérifier les qualifications des professionnels par l’enregistrement des diplômes et compétences issues de ces diplômes . Le RPPS joue un rôle important pour identifier les acteurs producteurs de données et leur légitimité à produire les données. Le RPPS n’est pas qu’un instrument de l’identification électronique. Il est également un instrument de régulation de l’accès aux professions réglementées.
L’inscription au RPPS, validée par une autorité d’enregistrement reconnue, garantit aux patients et aux autres professionnels de santé la légitimité de leur interlocuteur. Il est aussi utilisé à des fins statistiques pour les études épidémiologiques et la planification des soins. Enfin, aujourd’hui, l’inscription au RPPS est obligatoire pour obtenir un MIE fourni par l'ANS comme la carte CPS, permettant notamment l’accès aux services numériques en santé et la facturation électronique. Les données du RPPS sont publiées dans l’Annuaire Santé.
⚖️ Cadre réglementaire
- Article L1470-4 du Code de santé publique
- Arrêté du 23 septembre 2022 relatif à la mise en œuvre du « Répertoire partagé des professionnels intervenant dans le système de santé » (RPPS)
- Arrêté du 28 mars 2022 portant approbation du référentiel relatif à l'identification électronique des acteurs des secteurs sanitaire, médico-social et social, personnes physiques et morales, et à l'identification électronique des usagers des services numériques en santé
- Référentiel d’identification électronique des acteurs des secteurs sanitaire, médico-social et social [personnes physiques]
🗓️ Eléments de calendrier
2
Le FINESS
Le Fichier National des Etablissements Sanitaires et Sociaux permet de fournir une identité numérique aux établissements des secteurs sanitaire, social et médico-social, et aux établissements de formation des professionnels.
Les autorités d’enregistrement du FINESS sont les ARS, les DREETS et la DRHIL. Un identifiant unique et pérenne est attribué à chaque structure enregistrée dans le FINESS : le numéro FINESS. Ce numéro est obligatoire pour la facturation des soins auprès de l’Assurance Maladie, les demandes d’agréments et la fourniture de certificats logiciels (IGC-Santé) pour l’accès aux services numériques de santé. Les données du FINESS sont publiées directement par l’application. Certaines données sont mises en relation avec les données du RPPS et publiées dans l’Annuaire Santé.
⚖️ Cadre réglementaire
- Articles 1470-1 et L.1431-2 du Code de santé publique
- Articles 123-1, L. 313-3, et L. 349-4 du Code de l'action sociale et des familles
- Articles 633-1 et L. 631-11 du Code de la construction et de l'habitation
- Article R1614-29 du Code général des collectivités territoriales
- Arrêté du 23 septembre 2022 relatif à la mise en œuvre du « Répertoire national des établissements sanitaires, médico-sociaux et sociaux » (FINESS)
- Référentiel d’identification électronique des acteurs des secteurs sanitaire, médico-social et social [personnes morales]
🗓️ Eléments de calendrier
3
L'Annuaire Santé
L’Annuaire Santé est un service de publication des données du RPPS, du FINESS, des bénéficiaires des cartes CPS et des certificats IGC-Santé des personnes morales. L’Annuaire Santé contient aussi les adresses MSSanté des professionnels de santé et d’organisations attachées à des personnes morales, et les adresses des boîtes aux lettres applicatives. Les données de ces différentes sources sont consolidées dans une seule base. Elles sont publiées via le site web annuaire.esante.gouv.fr et accessibles par des extractions quotidiennes.
Les données sont aussi accessibles via des API FHIR. La publication des données de ces deux référentiels par l’annuaire Santé permet notamment aux services numériques nationaux (SI SAMU, Mon espace santé, ROR...) et à une grande variété d'acteurs de la e-santé en France (GRADeS, CNAM, les services numériques en santé comme les logiciels de gestion de cabinet, les dossiers patient informatisés, les systèmes de gestion de laboratoires,...) de disposer en un lieu unique des informations vérifiées par les autorités d’enregistrement, afin de les utiliser dans la fiabilisation de l’accès et de l’usage des services qu’ils peuvent offrir.
⚖️ Cadre réglementaire
- Arrêté du 23 septembre 2022 relatif à la mise en œuvre du « Répertoire partagé des professionnels intervenant dans le système de santé » (RPPS)
- Arrêté du 23 septembre 2022 relatif à la mise en œuvre du « Répertoire national des établissements sanitaires, médico-sociaux et sociaux » (FINESS)
🗓️ Eléments de calendrier
Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que l’Identité Nationale de Santé (INS) ?
La bonne identification de l'usager, tout au long de son parcours de santé, repose sur l'utilisation d'une identité sanitaire unique et pérenne. C'est l'objet de l'INS, qui est attribué à tous les usagers éligibles. L'INS est attribuée à toute personne née sur le sol français ou bénéficiaire de l'assurance pour les personnes nées à l'étranger (hors bénéficiaires de l’AME, dont le numéro d’immatriculation ne commence pas par 1 ou 2).
Elle repose sur des traits d'identité officiels, enregistrés au niveau national, et permet à chaque usager d'être identifié de la même façon par tous les acteurs qui le prennent en charge, dans le secteur sanitaire, médico-social et libéral.
Elle est constituée de 2 composantes majeures :
- du matricule INS (correspond au NIR personnel (Numéro d’Identification au Répertoire des personnes physiques) ou du NIA (Numéro Identifiant Attente) de l’individu) ;
- des cinq traits d'identité : nom de naissance, liste des prénom(s) de naissance, date de naissance, sexe, lieu de naissance (code INSEE).
Ces éléments permettent une identification précise et standardisée des usagers par tous les acteurs du système de santé, qu'ils soient dans le secteur sanitaire ou médico-social.
Zoom sur :
Depuis le 1er janvier 2021
Toutes données de santé doivent être référencées avec l’Identité Nationale de Santé (INS).
A quoi sert l'INS ?
L'INS présente plusieurs fonctions et objectifs essentiels. En garantissant une identification fiable, l'INS contribue ainsi à améliorer la qualité des soins et la sécurité des personnes.
L'INS assure une identification fiable des patients, limitant les erreurs et assurant une continuité dans l'identification tout au long du parcours de soins.
L'INS rend possible le partage sécurisé des données de santé tout en préservant la confidentialité et la sécurité des informations personnelles.
L'INS permet le développement de services numériques en santé, tels que les messageries sécurisées de santé et les dossiers médicaux partagés.
L’INS est la clé d’entrée pour consulter et alimenter le dossier médical partagé dans Mon Espace santé.
Comment utiliser l'INS ?
Pour que l'Identité Nationale de Santé (INS) puisse être utilisée pour référencer les données de santé, elle doit d'abord être qualifiée.
Deux conditions doivent alors être remplies :
- L'identité de la personne doit être validée à partir d'un dispositif d'identification à haut niveau de confiance ou équivalent, selon les exigences établies dans le référentiel national d'identitovigilance (RNIV 1) ;
- L'INS doit avoir été récupérée ou vérifiée via le téléservice INSi directement intégré dans les logiciels des professionnels de santé.
📍Ambition de déploiement
L’ambition nationale de doter 90 % de la population d’une identité nationale de santé nécessite, à la suite de la mise à jour du corpus documentaire INS, de faire évoluer les logiciels des professionnels de santé tout en poursuivant l’amélioration continue du téléservice INSi.
Dans cette dynamique, de nouvelles exigences issues du guide d’implémentation de l’INS ont été intégrées au sein du référentiel d’exigences minimales (REM), dans le cadre du référencement des solutions de la vague 2 du Ségur du numérique en santé.
Ces évolutions contribueront à atteindre l’objectif national de généralisation de l’INS et à favoriser le partage sécurisé des données de santé, en garantissant la confidentialité et la sécurité des informations personnelles des usagers.
L’arrivée du Guide d’implémentation de l’Appli carte Vitale (ApCV) comme moyen d’authentification à distance permettra d’identifier de manière fiable les usagers en amont de leur venue à l’hôpital ou d’un rendez-vous de consultation. Néanmoins, la vérification de l’identité du patient au moment de sa prise en charge demeure indispensable, afin de garantir que la personne accueillie est bien celle ayant effectué les démarches préalables.
⚖️ Cadre réglementaire
-
Article L. 1111-8-1 : Code de la santé publique
-
Décret n° 2022-292 du 1er mars 2022 relatif à l'immatriculation des personnes nées à l'étranger en instance d'attribution d'un numéro d'inscription au répertoire national d'identification des personnes physiques
-
Arrêté du 13 décembre 2024 portant approbation des modifications apportées au référentiel « Identifiant national de santé
-
Décret n° 2019-1036 du 8 octobre 2019 relatif à l'utilisation du numéro d'inscription au répertoire national d'identification des personnes physiques comme identifiant national de santé
🗓️ Eléments de calendrier
📖 Ressources disponibles
Parcourir la doctrine
🎯Finalités et périmètre
Que sont les IE Usager (Identifiants Électroniques Usager) ?
Quels sont les Moyens d’Identification Électroniques des Usagers (MIE des usagers) ?
Ce sont des systèmes numériques qui permettent aux usagers de s’identifier pour accéder aux services publics, notamment à travers des applications comme l'appli carte Vitale et FranceConnect. Ils facilitent donc l’accès des usagers à ces services numériques.
Sommaire
1
L'appli carte Vitale
Qu'est-ce que l'appli carte Vitale ?
L'appli carte Vitale est une solution numérique développée par le GIE SESAM-Vitale, et un moyen d’identification électronique permettant aux assurés d’accéder à leurs informations de santé directement depuis leur smartphone. Accessible gratuitement sur Android et iOS, elle remplace la carte Vitale traditionnelle tout en offrant des fonctionnalités supplémentaires.
De plus, l'application bénéficie d'une sécurité renforcée grâce à une double authentification, garantissant que seul l'utilisateur autorisé puisse y accéder. Elle permet également de consulter l'historique des dépenses de santé réalisées avec l’application.
Pour utiliser l'appli carte Vitale, il faut être affilié à un organisme de l'Assurance Maladie obligatoire (excceptés CCAS RATP et CFE qui arriveront au cours de l’année 2026).
Depuis novembre 2025, l'appli carte Vitale est disponible pour tous les assurés en France.
L'assuré peut activer l'appli carte Vitale selon 2 modes possibles :
- l'assuré dispose d’une carte d’identité française format carte bancaire et a activé son identité numérique sur l’application France Identité ;
- l'assuré n'en dispose pas et peut utiliser le parcours d’activation biométrique.
Quels sont les avantages ?
Pour les professionnels de santé
L'appli carte Vitale simplifie également le travail des professionnels de santé en garantissant que les droits des assurés sont à jour. Cela réduit les risques de rejet lors des remboursements. De plus, elle permet un accès rapide à l'historique des remboursements et aux dossiers médicaux partagés, ce qui améliore la qualité des soins.
Enfin, l’appli carte Vitale permet aux professionnels de santé de récupérer dans son logiciel l'INS qualifiée du patient, ainsi que celle de ses ayants droits, lors de l'ouverture de l'application.
Pour les usagers
Cette application est un moyen d'identification électronique sectoriel, dédié à l'accès aux services numériques en santé. Elle permettra un accès sécurisé aux services du domaine de la santé, par exemple dans Mon espace santé. Elle présente une alternative en cas d'oubli ou de perte de la carte Vitale matérielle.
⚖️ Cadre réglementaire
- Décret n° 2019-528 du 27 mai 2019 : relatif à l'expérimentation d'une « e-carte d'assurance maladie »
- Les articles R161-33-11 à R161-33-18 du Code de la sécurité sociale : régulent l'utilisation de la carte Vitale et garantissent la sécurité des données personnelles.
- Loi n° 78-17 du 6 janvier 1978 relative à l'informatique, aux fichiers et aux libertés - Légifrance
- Décret n° 2010-112 du 2 février 2010 Référentiel Général de Sécurité
- Arrêté du 4 juillet 2013 Mise à disposition des usagers d'un ou de plusieurs téléservices de l'administration électronique
🗓️ Eléments de calendrier
2
FranceConnect
Qu'est-ce que FranceConnect ?
FranceConnect est un système d'authentification développé par l'État français. Il permet aux utilisateurs de se connecter à divers services publics en ligne sans avoir à créer un compte pour chaque service, ce qui simplifie l'accès aux démarches administratives. Ce système offre une authentification simplifiée, permettant aux utilisateurs de se connecter à plusieurs sites gouvernementaux, tels que Mon espace santé grâce à leur compte impots.gouv.fr, Ameli.fr, L’Identité Numérique La Poste, MSA, YRIS, France Identité et TrustMe. Cela réduit le besoin de mémoriser plusieurs mots de passe. De plus, il est conçu pour être utilisé par un large éventail de services publics, rendant ainsi les démarches administratives plus accessibles et efficaces.
L’utilisation de FranceConnect (avec l’ajout d’un 2eme facteur d'authentification de l'usager, tel un code reçu par SMS) ou l’utilisation de l’appli carte Vitale, permet une authentification renforcée de l'usager telle que demandée dans le référentiel d'identification électronique de la PGSSI-S.
A partir de fin 2026, l’appli carte Vitale va permettre de sécuriser l'accès des usagers à leurs données de santé, conformément au niveau substantiel du règlement Européen eIDAS, comme le fait FranceConnect + (en cours de déploiement). A noter que, selon les autorisations accordées, l’appli carte Vitale permettra de transmettre les identités sectorielles aux fournisseurs de service.
📖 Ressources disponibles
Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que le ROR ?
Le Répertoire national de l’Offre et des Ressources en santé et accompagnement médico-social et social (ROR) est le référentiel unique de données qui centralise au niveau national l’ensemble des offres des secteurs sanitaire (établissements de santé, cabinets libéraux, maisons et centres de santé), médico-social et social, conformément au périmètre fixé dans le décret et l’arrêté de mise en oeuvre.
Tous les acteurs de la prise en charge du patient ou de l’usager ont l’obligation réglementaire de décrire et de mettre à jour au moins annuellement la description de leur offre de santé dans le ROR (cf. décret ROR pour plus de précision).
La description des offres s’appuie sur une organisation uniforme de l’information et des valeurs standardisées qui sont définies et validées par comités scientifiques dont les CNP sont membres. Ce processus vise à garantir leur adéquation avec la pratique métier des professionnels.
L’usage d’une structure de description et de valeurs homogènes et normalisées pour l’ensemble des offres permet à chaque service numérique de consommer aisément les données du ROR dans des applications d’orientation des patients et d’appui à la coordination des soins et des parcours usagers.
La disponibilité en lits et places
Les données dynamiques concernant le capacitaire (installés, fermés et disponibles etc.) sont soit saisies par les structures, soit alimentées de manière automatisée par des outils de gestion des lits lorsqu’ils sont déployés au sein d’établissements de santé.
Le ROR répond aux enjeux suivants :
- réduire le temps passé à rechercher l’offre de santé la plus adaptée au besoin de l’usager ;
- diminuer le risque de rupture dans la prise en charge ;
- améliorer la coordination entre acteurs du parcours de soins et du parcours de vie ;
- faciliter la gestion des crises sanitaires, notamment via le partage des données spécifiques à la gestion de crise.
A fin T3 2025, le peuplement du ROR pour l’offre des établissements et services médico-sociaux est de 84% (95% sur les champs PA, 94% PH et 65% Domicile) et de 91% sur le sanitaire (89% PSY, 95% SMR et 93% MCO). Le peuplement des structures de coordination (DAC et CPTS) est de 88%.
Zoom sur :
Comment s'utilise le ROR ?
Le ROR est un référentiel de données et à ce titre n’a pas vocation à être utilisé directement par les professionnels. La consultation des données du ROR se fait au travers d’applications métiers, connectées au ROR, et qui présentent les données dans un contexte adapté aux besoins du professionnel (recherches guidées, cartographies thématiques, etc….).
Toute application peut se connecter au ROR sous réserve de la validation du comité d’intégration au cercle de confiance du ROR et de développer les flux de consommation des données avec le profil d’accès adéquat.
Le modèle de données, les modes d’alimentation et de consommation des données (implementation guide) ainsi que les modalités de connexion sont décrits dans le mode opératoire ci-contre : Mes étapes de connexion au ROR | G_NIUS.
A fin T3 2025, 77 applications ont intégré le cercle de confiance de ROR dont 60 applications consommatrices pour accéder à des informations sur l'offre de santé, aidant ainsi à l'orientation (ex : Via trajectoire), la coordination des soins et des parcours usagers ainsi qu'à la gestion des lits hospitaliers et places. 17 applications alimentent le ROR en données capacitaires.
Le système d’informations du ROR évolue progressivement vers une architecture centralisée développée par l’ANS. Depuis février 2023, une instance ROR nationale consolide l’ensemble des données décrites dans les bases régionales et rend accessible l’offre de santé nationale via un point d’accès unique et sécurisé.
Depuis novembre 2024, les professionnels des cabinets libéraux peuvent décrire leur offre dans le ROR national et les outils de gestion des lits peuvent alimenter automatiquement le ROR national avec les données capacitaires.
⚖️ Cadre réglementaire
- Le décret n° 2023-1057 du 17 novembre 2023 : création du traitement de données et précision concernant le RGPD, les obligations d'alimentation du ROR par les professionnels et les structures
- L'arrêté du 26 novembre 2023 : précision sur le périmètre de structures concernées par le ROR
- L’article D. 6124-25 du code de la santé publique
- L’instruction interministérielle N° DGOS/PF5/DGCS/SD3/2022/190 du 21 juillet 2022















