Parcourir la doctrine
🎯Finalités et périmètre
🛜 Le HUB Santé est une plateforme permettant l'échange sécurisé de données, avec
l’écosystème des SAMU-SAS : liens 15-15, 15-NexSIS (pompiers), 15-SMUR/RPIS, 15-Autre
partenaire. Les données sont automatiquement partagées et synchronisées avec le reste de
l'écosystème des SAMU-SAS, facilitant ainsi l'accès aux données essentielles pour une réponse
rapide et efficace lors d'événements critiques.
Le Hub Santé facilite aussi grandement les travaux d'interfaçage entre les éditeurs du secteur des
urgences et rentre parfaitement dans le concept d’état plateforme.
🔑 Ses fonctionnalités clés :
- standardisation au niveau national du transfert d’information entre les SAMU-SAS et
leurs partenaires ; - pas de perte ou de modification de l’information pendant les échanges ;
- possibilité de connecter les Logiciels de Régulation Médicale avec tout type de logiciels
actuels et futurs.
Zoom sur :
📖 Ressources disponibles
🗓️ Eléments de calendrier
Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que l'ordonnance numérique ?
L’ordonnance numérique consiste à dématérialiser et à sécuriser le circuit de la prescription entre les prescripteurs et les professionnels de santé prescrits. Les données de prescription et de délivrance alimentent une base de données sécurisée, hébergée par l’Assurance Maladie. L’ordonnance numérique est un service accessible en intégré logiciel. Cela signifie qu’elle est créée ou exécutée depuis les logiciels des professionnels de santé. Le logiciel métier du prescripteur génère un identifiant unique de prescription et un QR code.
L’accès au processus Ordonnance Numérique est sécurisé par l’intermédiaire de la carte professionnelle de santé.
L'authentification sécurisée des professionnels de santé en mode PSC sera aussi progressivement déployée en 2026 et 2027 en particulier dans le cadre du Ségur du Numérique en Santé vague 2 médecine libérale, pharmacie et paramédicaux,...). Des travaux sont aussi en cours afin d’ouvrir l’alimentation du workflow Ordonnance Numérique aux prescriptions de sorties à l’hôpital et délivrées en ville.
Le logiciel envoie en parallèle l’ordonnance au format numérique dans le DMP du patient au sein de Mon espace santé.
Zoom sur :
🔎 Comment cela fonctionne-t-il ?
Lors d'une consultation, le prescripteur rédige l'ordonnance numérique à l'aide de son logiciel de santé référencé Ségur.
Le recours à un logiciel d’aide à la prescription (LAP) certifié HAS (conformément à la version 2021.02 du référentiel LAP) adossé à une base de médicament certifiée et à jour, est obligatoire pour tous les professionnels de santé élaborant une ordonnance numérique de médicaments.
Le prescripteur saisit via son logiciel, au cours de la consultation, les éléments qu’il souhaite prescrire à son patient (ex : médicaments, dispositifs médicaux, actes infirmiers, actes de kinésithérapie etc).
Un identifiant unique de prescription est alors généré. Une fois l'ordonnance créée, elle est envoyée à une base de données sécurisée gérée par l'Assurance Maladie.
Le prescripteur remet au patient une version papier de l'ordonnance, sur laquelle figure un QR code contenant cet identifiant unique.
Lorsqu'un patient se présente à la pharmacie avec une ordonnance numérique, le pharmacien scanne le QR code de l'ordonnance pour récupérer les informations nécessaires à la délivrance des médicaments. Les données d'exécution (comme les médicaments délivrés) sont ensuite transmises à la base de données en parallèle avec la facturation, permettant ainsi une traçabilité complète.
Les avantages de l'ordonnance numérique pour :
Les patients
L’assurance de ne plus perdre son ordonnance, conservée dans Mon espace santé. Le patient peut, à partir de son profil Mon espace santé, utiliser la fonctionnalité « partage d’ordonnance », pour adresser son ordonnance numérique au pharmacien depuis sa messagerie sécurisée. Le pharmacien peut ainsi préparer la délivrance avant la venue du patient à l’officine.
Les prescripteurs
- ︎Une fiabilisation de la prescription et une réduction des risques de iatrogénie, grâce à l’utilisation des LAP (Logiciel d’Aide à la Prescription).
- La simplification des échanges entre les médecins et les pharmacies et bientôt les autres prescrits.
- La possibilité de consulter les données de délivrance (si pas d’opposition du patient) : connaissance des éventuelles modifications faites par le prescrit, que l’acte a bien été exécuté ou la prestation délivrée.
Les prescrits
- ︎Une sécurisation du processus de la prescription qui garantit aux prescrits l’authenticité de la prescription (évite le risque d’être confronté à des fausses ordonnances)
- Un gain de temps pour les pharmaciens et bientôt les autres prescrits car le transfert des pièces justificatives est automatique, il n’est plus nécessaire de transmettre la copie des ordonnances à l’Assurance Maladie via le dispositif SCOR puisque les données de prescription et de délivrance des ordonnances sont disponibles dans la base « e-prescription » de l’Assurance Maladie.
L'assurance maladie
- Une sécurisation avec une identification fiabilisée du prescripteur et du patient
- Un QR code qui garantit l’authenticité et rend impossible d’émettre de fausses ordonnances
- Une automatisation des opérations de vérification de la prescription grâce à l’intégration des données structurées de la prescription dans le logiciel.
- Une réduction des évitables effectuées à la suite de la perte d’une ordonnance par les patients.
⚖️ Cadre réglementaire
- Ordonnance n° 2020-1408 du 18 novembre 2020 : Mise en place d'un cadre légal pour la dématérialisation des prescriptions de soins, produits de santé et prestations
- Décret n° 2023-1222 du 20 décembre 2023 : Précision des modalités de mise en œuvre des prescriptions électroniques
📖 Ressources disponibles
🗓️ Eléments de calendrier
L’ordonnance N°2020-1408 du 18 novembre 2020 portant sur la mise en œuvre de l’ordonnance numérique a posé le principe de la généralisation de l’ordonnance numérique au plus tard le 31 décembre 2024 pour l’ensemble des professionnels de santé exerçant en établissement de santé ou en ville, pour l’intégralité des prescriptions exécutées en ville. Le décret n°2023-1210 du 20 décembre 2023 définit les modalités de mise en œuvre à cette échéance et précise le processus ordonnance numérique.
Compte tenu de l’état actuel du déploiement qui a notamment été retardé par le temps nécessaire aux éditeurs pour réaliser les préséries, implémenter les actions correctives puis déployer le processus sur tout le parc logiciel et accompagner leurs clients, les pouvoirs publics instruisent les conséquences sur le calendrier de généralisation. Ceci amène à concentrer les efforts pour qu'en ville tous les médecins et les officines soient totalement équipés pour permettre à tous les usagers de bénéficier d’une meilleure coordination des soins. Pour le déploiement des autres professions en ville et pour l'hôpital, le calendrier initial a été adapté.
L’ensemble des cahiers des charges a été publié dans le courant 2025 pour les IDEL et Masseurs-Kinés ainsi que pour les orthophonistes, orthoptistes et pédicures-podologues. En établissement de santé, l’usage de l'ordonnance numérique doit être testé afin de s’assurer que le modèle existant et déployé a près des professionnels de ville convient dans ce contexte, et au besoin, ajuster le cahier des charges Médecins.
Dans cet objectif, l'Assurance Maladie a lancé un appel à candidature (AAC) publié en mai 2025 sur le site du GIE Sesam-Vitale afin de réaliser une expérimentation du service ordonnance numérique deux éditeurs ont été retenus avec deux établissements expérimentateurs.
L’année 2026 se concentrera sur la généralisation de l’ordonnance numérique chez les prescripteurs (médecins, chirurgiens dentistes, et Sages-femmes) et les officines ; le développement de l’ordonnance numérique pour les autres professions et la mise au point d’une solution adaptée aux établissements de santé grâce aux retours d’expérience de l’expérimentation.
Partenaires
Les partenaires de l’ordonnance numérique sont depuis le démarrage des travaux les représentants des professionnels de santé et les éditeurs. Par ailleurs, l’Assurance Maladie a mobilisé de manière continue ses délégués du Numérique en Santé (DNS) pour accompagner les professionnels de santé sur le terrain lors du déploiement.
Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que la MSSanté ?
La Messagerie Sécurisée de Santé (MSSanté) permet d’échanger des messages comprenant des données de santé de manière sécurisée et dans le respect de la vie privée du patient.
Les professionnels des secteurs sanitaire, social et médico-social habilités par la loi à échanger des données de santé pour leurs usages quotidiens ont la responsabilité de s’équiper et d’utiliser une boîte aux lettres sécurisée MSSanté pour communiquer entre pairs et avec les usagers du système de santé.
Le système MSSanté s’appuie sur les opérateurs de messagerie MSSanté (industriels, organismes publics, établissements de santé...) ayant intégré un espace de confiance dont l’ANS définit les règles de sécurité et d’interopérabilité. Les opérateurs fournissent des boîtes aux lettres à leurs clients, qu’il s’agisse de professionnels individuels ou de structures, et assurent la prise en charge et la bonne délivrance des messages à leur(s) destinataire(s) au sein de l'espace de confiance.
Les éditeurs intègrent dans les logiciels des professionnels des interfaces standardisées pour utiliser facilement leurs boîtes aux lettres MSSanté (par exemple pour les fonctions d’envoi en pièce jointe de documents de santé structurés conformes au Cadre d'Interopérabilité des SIS, d’intégration dans les dossiers patients de ces derniers en réception, d’accès à l’annuaire santé, etc...).
Les usagers du système de santé disposent aussi d’une boîte aux lettres MSSanté dans Mon espace santé, dont certains usages sont limités (ex: les patients ne peuvent ainsi prendre l'initiative d'une communication avec un professionnel ou établissements que dans le cas d'envoi d'une ordonnance à une officine). Elle permet en particulier de recevoir des documents de professionnels ou d'établissements et d'y répondre (sous condition).
Zoom sur :
Découvrez le panorama des offres MSSanté
L'ANS en qualité de gestionnaire de l'espace de confiance MSSanté propose un panorama des offres MSSanté afin d'aider les structures et les professionnels à s'orienter vers l'offre MSSanté qui leur convient.
Le panorama ne constitue pas l’exhaustivité des offres MSSanté car il n'y a aucune obligation pour un opérateur d'y faire figurer son offre.
Faciliter l'identification de son interlocuteur MSSanté
L’objectif de faciliter l’identification des adresses des interlocuteurs MSSanté est une priorité. Des actions de communication et d’incitation seront entreprises pour améliorer la qualité de l’annuaire :
- avec les opérateurs : continuation de l’effort de dépublication des BAL inactives, identification d’opportunités de suppression;
- avec les utilisateurs : faciliter leur prise de conscience des BAL qui sont ouvertes à leur nom, et des moyens de les gérer.
En parallèle, une évolution du service d’annuaire MSSanté sera instruite.
L'espace de confiance MSSanté s'appuie sur :
Des référentiels construits à partir de standards guidant les opérateurs et éditeurs dans le développement d'offres conformes. Le dispositif d'encadrement du respect du référentiel Opérateurs MSSanté (dit référentiel n°1) est en cours de révision, il sera défini d'ici fin 2026 par un arrêté ministériel.
Une « liste blanche » des opérateurs gérée par l'ANS qui rassemble les domaines de messagerie autorisés à échanger au sein de l’espace de confiance.
L'Annuaire Santé qui publie les adresses MSSanté des professionnels.
⚖️ Cadre réglementaire
- Article L.1110-4 du code de la santé publique relatif aux conditions d'échange et de partage d'informations entre professionnels de santé et autres professionnels des champs social et médico-social ;
- Articles R.1110-2 du code de la santé publique définit la liste des professionnels habilités à l'échange et aux partages d'informations relatives aux personnes qu'ils prennent en charge;
- Loi n°2019-774 du 24 juillet 2019, relative à l’organisation et à la transformation du système de santé et ses textes d’application, venant encadrer les conditions de création et d’utilisation de « Mon espace santé » ;
- Article R. 4127-72 du code de la santé publique relative aux professionnels agissant sous la responsabilité d’un professionnel habilité ;
- Article L.1110-2 du code de la santé publique, relatif à l'équipe de soins ;
- Article L.1111-8 du code de la santé publique relatif à l’hébergement des données de santé ;
- Articles L.1470-5 à L.1470-6 du code de la santé publique relatifs à l’utilisation de systèmes d’informations conformes aux référentiels de sécurité et d’interopérabilité ;
- Règlement européen n°2016/679/UE du 27 avril 2016 (« RGPD ») et la loi 78-17 du 6 janvier 1978 modifiée relative à l’informatique, aux fichiers et aux libertés.
Messageries instantanées
En complément des messageries asynchrones du système MSSanté, les usages des messageries instantanées se développent : l'ANS réalise le cadrage d’un dispositif permettant d’apporter aux professionnels la confiance et la sécurité de leurs échanges, tout en garantissant la simplicité et la rapidité d’utilisation nécessaires.
Ce dispositif sera réalisé en concertation avec les acteurs. Il pourra être composé d'un futur référentiel d'exigences de sécurité, d'interopérabilité et d'éthique, associé potentiellement à un dispositif de vérification de conformité des services de messageries instantanées du marché.
🗓️ Eléments de calendrier
Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que Sesali ?
Sesali, le Service européen de santé en ligne, permet aux professionnels de santé en France d’accéder, de manière sécurisée, structurée et en français, aux documents de santé d’un patient européen, stockés dans l'infrastructure nationale de son pays de résidence.
Zoom sur :
Ce service s’inscrit dans le cadre du règlement pour l'Espace européen des données de santé (EEDS) et plus précisément de l'infrastructure européenne sécurisée MaSanté@UE. Au travers de celle-ci, la Commission Européenne et les États membres facilitent le partage des données de santé du citoyen européen dans le cadre de son parcours de soin, au-delà des frontières de son pays de résidence. Ceci implique de donner au professionnel de santé l’accès dans sa langue aux données médicales du patient qu’il prend en charge.
Sesali contribue à une amélioration de la prise en charge médicale des patients européens en France, en permettant l'accès sécurisé à leur documents de santé, traduits en français. Par exemple, les données cliniques constituant les résumés des dossiers de patients sont : allergies et réactions indésirables, pathologies actives et traitements en cours, historique des traitements reçus, antécédents médicaux et chirurgicaux, historiques de vaccinations.
À partir de 2026, la fonctionnalité de consultation des prescriptions électroniques médicamenteuses et de dispensations électroniques d’un patient européen est ajoutée au service.
Ouverture de l’interface de programmation (API) de Sesali : pour faire gagner du temps aux professionnels de santé, les entreprises du numérique en santé peuvent d’ores et déjà intégrer le service Sesali directement à leurs solutions métier.
Dans le cadre de l’application du Règlement de l’Espace Européen de Données de Santé, Sesali sera en France le services d'accès des professionnels de santé pour les soins transfrontières entre les 27 Etats Membres de l’Union Européenne conformément à l'article 12 du Règlement EEDS Services d’accès des professionnels de la santé pour les catégories prioritaires de données suivantes :
- à partir de mars 2029 : résumés des dossiers patients, prescriptions électroniques et dispensations électroniques ;
- à partir de mars 2031 : examens d’imagerie médicale et comptes rendus d’imagerie médicale y afférents; résultats d’examens médicaux, y compris les résultats de laboratoire et d’autres diagnostics, ainsi que les comptes rendus y afférents; et rapports de sortie d’hôpital.
⚖️ Cadre réglementaire
- Sesali, service co-financé par l’Union Européenne, répond à la directive européenne (n°2011/24/UE du 9 mars 2011) qui vise à assurer le continuum de soins en Europe pour les citoyens européens, et donc au-delà des frontières de son pays de résidence, dans le respect des dispositions du Règlement Général pour la Protection des Données (RGPD).
- Progressivement, Sesali intégrera de nouveaux services alignés avec des spécifications d'interopérabilité en cours de définition dans le cadre du règlement pour L’espace européen des données de santé (EEDS) Règlement - UE - 2025/327 - EN - EUR-Lex.
🗓️ Eléments de calendrier
📖 Ressources disponibles
Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que le DMP ?
Le Dossier Médical Partagé (DMP) centralise et sécurise les informations de santé des patients, permettant aux professionnels d'y accéder facilement à des fins de prévention, de coordination, de qualité et continuité des soins. L'accès est prévu pour les professionnels de manière encadrée. Il contient des données de santé à caractère personnelles telles que :
- lettres de liaison ;
- comptes rendus d’hospitalisation et de consultation ;
- ordonnances ;
- résultats d’examens ;
- résultats d’examens de biologie ;
- directives anticipées ;
- volet de synthèse médicale ;
- volet de vaccination ;
- historique des remboursements.
La liste des documents versés s’enrichit en fonction des besoins métier et des prises en charge.
Le DMP a été conçu pour améliorer la coordination des soins et faciliter la communication entre les différents acteurs de la santé. Le DMP a un double objectif : soutenir le suivi de la santé pour un patient et fluidifier la prise en charge d’un patient pour un professionnel de santé.
Zoom sur :
✅Un lien direct avec Mon espace santé
Le DMP est l’outil des professionnels de santé pour alimenter et consulter les documents médicaux des profils Mon espace santé des usagers.
Depuis la généralisation de Mon espace santé selon le principe de l’opt-out, le DMP est intégré à Mon espace santé pour tous les bénéficiaires des régimes d'Assurance maladie contactés et n’ayant pas exprimé leur opposition (97% de la population dispose d’un profil Mon espace santé / DMP). Les usagers disposant d’un Mon espace santé / DMP, peuvent accéder à leur documents et données de santé via leur profil Mon espace santé accessible sur web ou via une application dédiée.
Par défaut, avant activation du profil par l’usager, tous les documents versés dans le DMP par des professionnels de santé sont visibles par les professionnels de santé selon les règles d’accès définies dans la loi et déclinés dans la matrice d’habilitation du DMP.
Lorsque l’usager a activé son profil Mon espace santé, il peut décider de la confidentialité de chaque document, et masquer s’il le souhaite des documents, qui seront non visibles par les professionnels de santé. Il peut ainsi décider de masquer un document précis ou bloquer un professionnel de santé identifié, il peut aussi gérer les accès en mode urgence (régulation et bris de glace), via son profil Mon espace santé, le patient peut également déposer des documents dans son DMP.
L’ensemble des documents déposés par les professionnels de santé ont vocation à être visibles par le patient, il existe cependant un dispositif permettant de procéder à la rétention d’un document, rendu invisible au patient le temps qu’un professionnel de santé puisse lui en présenter le contenu. Cela concerne des documents de santé particuliers dans le cadre d’un parcours de soin, ils correspondent à des annonces médicales qui nécessitent l’accompagnement d’un professionnel de santé pour être présenté. Les professionnels de santé ayant réalisé l’annonce ont la responsabilité de remettre en visibilité les documents contenant les résultats sensibles. A terme, un mécanisme de remise en visibilité automatique de rattrapage sera mis en place. Certains documents particulièrement sensibles peuvent être ajoutés avec la propriété « invisible aux représentants légaux », en accord avec le patient mineur. Ces documents seront par contre visibles du patient à sa majorité.
✅Un accès au DMP sécurisé
Pour alimenter ou consulter le DMP d’un patient, le professionnel de santé doit être équipé des moyens d’authentification électroniques adaptés à son usage et à son organisation. La carte CPS ou e-CPS, les certificats serveurs, les moyens d’authentifications indirectes sont autant de modalités qui permettent selon les cas d’usages d’authentifier le professionnel de santé ou la structure procédant au dépôt ou à la consultation de documents dans le DMP.
Il n’est possible de consulter que les données strictement nécessaires à la prise en charge d’un patient, dans la limite des règles fixées par la matrice d’habilitation consultable en ligne (qui précise les catégories de professionnels pouvant accéder à la consultation et les types de documents consultables selon les catégories de professionnels), et si le patient ne s’est pas opposé à cette consultation lorsqu’il en a été informé. Ces accès gérés par la matrice d’habilitation ne sont pris qu’après un avis de la CNIL, des ordres professionnels et associations de patients.
Dans un objectif de transparence, toutes les actions et accès au DMP du patient sont enregistrés et visibles par ce dernier. Cela permet également de rajouter un mécanisme de contrôle a posteriori par le patient des accès. Le premier accès à un DMP par un professionnel de santé, ainsi que l'ajout de documents sont affichés dans le profil "Mon espace santé" du patient, qui reçoit également une notification par email pour toute activité liée à son dossier. Des sanctions peuvent être appliquées en cas d'accès inapproprié, et des règles strictes régissent l'accès au DMP, imposant aux professionnels de respecter des conditions précises pour consulter les informations. Tout manquement peut entraîner des conséquences légales.
Perspectives
Évolutions du DMP en cours d’analyse pour répondre aux exigences portées par le règlement sur l’espace européen des données de santé
Bascule du WebPS dmp derrière AmeliPro / maintien en conditions opérationnelles du WebDMP PS le temps de cette bascule
Élargissement de l’accès au DMP aux secrétariats et assistants médicaux
Mon espace santé : un outil de prévention personnalisée pour les usagers
Rappels des examens médicaux obligatoires et recommandés, intégration de parcours de santé spécifiques (grossesse, santé de l’enfant, etc).
⚖️ Cadre réglementaire
- Les articles L. 1111-14 à L.1111-31 : Principes de création, d'accès et de gestion du dossier médical partagé (DMP) par les patients et les professionnels de santé
- Section 4 : Espace numérique de santé (Articles R1111-26 à R1111-39)
- Référentiel de sécurité et d’interopérabilité relatif à l’accès des professionnels au dossier médical partagé (DMP)
- Loi n° 2019-774 du 24 juillet 2019 : Intégration du DMP dans un espace numérique de santé pour chaque usager.
- Décret n° 2021-1047 du 4 août 2021 : Précision des règles de sécurité, d'interopérabilité et d'accès des professionnels de santé au DMP.
- Loi n° 2021-1018 du 2 août 2021 : Renforcement de l'accès des professionnels aux données de santé tout en garantissant la confidentialité des informations dans le DMP.
- Loi du 4 mars 2002 : Etablissement du droit des patients à un dossier médical et à un consentement éclairé, posant les bases pour le développement du DMP.
- Arrêté du 23 mai 2024 : liste des documents soumis à l’obligation d’alimentation au DMP
🗓️ Eléments de calendrier
Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que ViaTrajectoire ?
ViaTrajectoire est le service public numérique français dédié à l'orientation et à l'admission des personnes dans le secteur sanitaire et médico-social.
L'objectif de ViaTrajectoire est de faciliter et fluidifier l’orientation des personnes au fil de leur parcours de prise en charge dans les champs sanitaire et médico-social vers les établissements et services possédant les compétences humaines ou techniques requises, en regard de leurs besoins spécifiques.
Ce service est gratuit et sécurisé. Il permet aux utilisateurs de créer un dossier d'admission unique qui peut être envoyé à plusieurs établissements en même temps. En outre, ViaTrajectoire offre un annuaire complet des structures sanitaires et médico-sociales, ainsi qu'un observatoire statistique pour les professionnels.
Zoom sur :
4 volets d’orientation
ViaTrajectoire comporte 4 volets d’orientation, chacun destiné à répondre aux besoins spécifiques des personnes:
Volet Sanitaire
Il permet en sortie de MCO (médecine, chirurgie, obstétrique) d'orienter les patients vers des établissements SSR/SMR (Soins de Suite et de Réhabilitation / soins médicaux et de réadaptation), HAD (l'Hospitalisation À Domicile) ou le retour à domicile via le dispositif PRADO.
Volet Grand-âge
Il aide les personnes âgées et leurs aidant, les professionnels en ville ou à l’hôpital à trouver des établissements d’accueil ou des services d’accompagnement à domicile pour les personnes âgées.
Volet Handicap
Il permet aux MDPH de gérer les demandes d'admission vers des établissements spécialisés pour personnes handicapées.
Volet PCO-TND
Il (Plateforme de coordination et d’orientation pour la prise en charge des troubles du neurodéveloppement) permet aux professionnels de ville ou à l’hôpital d’orienter les enfants (de 0 à 12 ans) vers les plateformes PCO.
Modules faisant l’objet de pilotes en régions
- Orientation en santé mentale (Occitanie et Auvergne Rhône Alpes), visant à simplifier, pour les services d’urgences psychiatriques, la recherche d’une solution d’hospitalisation en psychiatrie pour leurs patients, post passage aux urgences.
- Orientation de type Hospitalisation Non Programmée (Occitanie), visant à favoriser les admissions directes en établissements de santé de court séjour depuis la médecine de ville (hospitalisations ou soins non programmés)
- Orientation « Personnes à Difficultés Spécifiques » (Ile de France), visant à favoriser l’orientation des patients, via un guichet unique régional d’orientation, vers les structures de type ACT, LHSS et LAM.
🔎Comment fonctionne ViaTrajectoire ?
Le schéma ci-dessous présente l’intégration de ViaTrajectoire avec les services socles du numérique en santé :
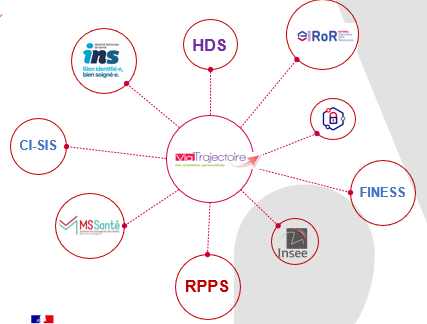
ViaTrajectoire propose :
- un dossier d’admission standardisé, unique et partagé par les professionnels habilités dans le périmètre de leurs missions ;
- un annuaire interrégional des structures adossé au ROR ;
- un moteur d’orientation permettant d’adresser une demande en parallèle à plusieurs établissements pouvant correspondre aux besoins de la personne. Le fonctionnement sous forme de place de marché de ViaTrajectoire permet d’informer les professionnels demandeurs ainsi que les autres acteurs sollicités dès lors qu’une démarche aboutit ;
- un tableau de bord permettant aux professionnels et aux usagers de suivre l’avancement des dossiers ;
- un observatoire des orientations accessibles aux professionnels habilités.
⚖️ Cadre réglementaire
Plusieurs textes de référence encadrent le déploiement et les usages de ViaTrajectoire :
Module SSR/SMR
- Instruction N° DGOS/R4/2022/210 du 28 septembre 2022 relative à la mise en œuvre de la réforme des autorisations d’activité des soins médicaux et de réadaptation.
- Cette instruction mentionne le fait que lorsqu’un logiciel d’orientation existe dans le cadre des plans de santé numérique de chaque région, la demande d’admission en provenance d’un établissement doit être faite via l’outil afin de faciliter les échanges (sans remplacer l’échange humain) et permettre un meilleur pilotage et suivi des filières et besoins.
Module Handicap
- Instruction N° DGCS/SD3B/CNSA/SGMCAS/DSSIS/2016/322 du 23 septembre 2016 relative au système d’information de suivi des orientations dans le secteur du handicap.
Cette instruction a pour objet de définir le cadre de la mise en œuvre du « système d’information de suivi des décisions d’orientation des personnes en situation de handicap » en établissements ou services médico-sociaux. - Instruction N° DGCS/CNSA/DESMS/2021/234 du 15 novembre 2021 relative à l’appui au développement des usages et la fiabilisation des données du système d’information de suivi des orientations. Cette instruction est relative à l’appui au développement des usages et la fiabilisation des données du « système d’information de suivi des orientations ».
- L’article D146-29-2 du CASF précisant que l’ARS et le Conseil Départemental (CD) doivent communiquer aux MDPH (à l’équipe pluridisciplinaire) « 1° Les ressources et les dispositifs sociaux et médico-sociaux permettant d'accompagner les personnes handicapées, notamment l'offre des établissements et services sociaux et médico-sociaux mentionnée au I de l'article L. 312-1 et le fonctionnement en dispositif intégré défini à l'article L. 312-7-1 ; (…) 4° Pour les informations mentionnées au 1°, la disponibilité des capacités d'accueil et d'accompagnement des établissements et des services sociaux et médico-sociaux, telle qu'elle est renseignée par le système d'information de suivi des orientations des personnes handicapées.»
Module PCO TND
- Conformément à l’instruction interministérielle :
- DGCS/SD3B/DIA/DSS/SD1A/DGOS/R4/CNSA/2022/132 du 4 mai 2022 relative à la poursuite de la mise en œuvre de la stratégie nationale pour l’autisme au sein des troubles du neurodéveloppement 2018-2022 : il est recommandé aux ARS de promouvoir l’utilisation de ViaTrajectoire pour l’adressage des enfants vers les PCO (voir article 1.4).
🗓️ Eléments de calendrier
Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que le SAS ?
Le service d’accès aux soins (SAS) assure une régulation médicale, en s’appuyant sur le centre de réception et de régulation des appels, des demandes d’aide médicale urgente et de soins non programmés formulées en dehors des horaires de la permanence des soins ambulatoire. Au premier niveau de réponse, le service procède à la qualification, par un assistant de régulation médicale, de chaque appel. Au second niveau, en fonction de cette qualification, la personne ayant formulé la demande est prise en charge :
- par le service d’aide médicale urgente lorsque la demande relève de soins de médecine d’urgence ;
- par la régulation de médecine ambulatoire lorsque la demande relève de soins non programmés. Les outils numériques et téléphoniques mis à la disposition du service d’accès aux soins intègrent la possibilité de réorientation secondaire instantanée entre le service d’aide médicale urgente et la régulation de médecine ambulatoire ;
- la plateforme numérique du SAS a pour finalité de donner aux professionnels de santé impliqués dans l’orientation du patient vers une prise en charge dans le secteur ambulatoire, une visibilité exhaustive sur l’offre de soins au niveau national et les créneaux horaires disponibles pour des soins non programmés afin de faciliter l’orientation d’un patient nécessitant une prise en charge.
Zoom sur :
Comment cela fonctionne-t-il pour les soins non programmés ?
Lorsque leurs médecins traitants ne sont pas disponibles, et qu'ils ne sont pas parvenus à trouver
un rendez-vous vers un médecin ou un professionnel de santé, notamment en consultant Santé.fr, les citoyens peuvent avoir recours au SAMU-SAS.
En fonction de leurs lieux d’habitation, ils appellent le 15 (ou le 116-117) et sont mis en relation avec le dispositif SAS. Ce dispositif repose sur une étroite collaboration entre la filière de l’aide médicale urgente (AMU) et la filière de la médecine générale (MG), qui agit sur un plateau unique de régulation des appels.
Les citoyens bénéficient alors d’une prise en charge par l’équipe du SAS, composée d’un opérateur de soins non programmés (ONSP) et d’un médecin régulateur : ils peuvent obtenir un conseil médical ou être orientés dans les 48 heures vers une consultation avec un professionnel de santé, médical ou non médical, agissant en cabinet ou en structure, ou vers une téléconsultation.
Quelles sont les fonctionnalités offertes par la plateforme numérique du SAS ?
Pour les patients orientés vers la médecine de ville, les régulateurs peuvent utiliser la plateforme numérique nationale du SAS. Cet outil leur permet :
- de consulter les créneaux disponibles chez les professionnels de santé qui acceptent des patients supplémentaires ;
- de réserver une consultation de soins non programmés pour ces patients, en tenant compte de leurs besoins spécifiques (localisation, horaires, spécialités),
- si aucun créneau n'est disponible, de déposer une demande de prise en charge de soin non-programmé dans un outil de place de marché interopéré avec la plateforme SAS, afin qu'un des profe ssionnels effecteurs du territoire puisse s'en saisir dans les meilleurs délais.
La plateforme numérique du SAS est construite dans une logique d’état plateforme :
- elle assure l’exhaustivité de l’accès à l’offre de soins en agrégeant l’ensemble de l’offre de soins (créneaux de disponibilité) proposé par les solutions privées (agendas des PS libéraux, des SOS médecins, des CPTS etc...);
- elle assure la neutralité de la restitution de l’offre de soins (l’algorithme de recherche est disponible sur le github de l’ANS);
- elle permet de fluidifier le parcours des régulateurs entre leurs différents outils : logiciel de régulation médicale, plateforme numérique du SAS, solutions d’agenda et de prise de rendez-vous.
⚖️ Cadre réglementaire
- Décret n° 2022-403 du 21 mars 2022 portant création d’un traitement automatisé de données à caractère personnel dénommé «Plateforme numérique du Service d’accès aux soins»
- Décret n° 2024-541 du 14 juin 2024 établissant l'organisation et le fonctionnement du Service d'Accès aux Soins (SAS)
- L’article L6311-3 du Code de la Santé Publique servant de base légale pour le fonctionnement du SAS, définissant les responsabilités des professionnels de santé et les modalités d'intervention
- Convention entre établissements de santé et médecins ambulatoires : cette convention, approuvée par l'Agence Régionale de Santé (ARS), décrit les modalités de coopération et les outils utilisés pour la régulation des soins.
📖 Ressources disponibles
🗓️ Eléments de calendrier
Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que la téléphonie SI-SAMU ?
La téléphonie SI-Samu permet de :
- sécuriser l'acheminement des appels jusqu'à la porte du SAMU territorialement compétent;
- disposer d'une vision métier des flux d'appels entrants (statistiques);
- permettre l'entraide et l'articulation entre SAMU;
- mettre à disposition un bandeau de communication moderne aux SAMU.
Zoom sur :
Le Bandeau de communication
Le Bandeau de communication : est une application ergonomique qui facilite la gestion des appels au sein des SAMU-SAS. Il inclut un serveur vocal interactif (SVI) pour orienter les appelants, des enregistreurs d'appels, un outil de gestion de téléphonie et un outil de supervision pour analyser l'activité téléphonique. Ce système est conçu pour gérer jusqu'à 30 millions d'appels par an, garantissant ainsi une continuité de service même en cas de crise.
🔑 Ses fonctionnalités clés :
- une infrastructure nationale robuste et sécurisée ;
- régulation à distance possible ;
- interconnexion au LRM du SAMU-SAS.
📖 Ressources disponibles
🗓️ Eléments de calendrier
Parcourir la doctrine
🎯 Finalités et périmètre
Les professionnels intervenant dans le secteur de la santé et les établissements des secteurs sanitaire, social et médico-social sont identifiés de façon unique dans deux répertoires nationaux : le Répertoire Partagé des Professionnels intervenants dans le système de Santé (RPPS) et le Fichier National des Établissements Sanitaires médico et Sociaux (FINESS). L’identification unique des professionnels et des établissements favorise l’interopérabilité des Systèmes d’Information de Santé et sécurise les accès aux services numériques en santé.
L’ensemble des professionnels, personnes physiques, susceptibles d’accéder à des services numériques en santé (au sens de l’Article L. 1470-1 du CSP) doivent être inscrits au RPPS, par une autorité d’enregistrement habilitée. L’inscription au RPPS leur permet d’utiliser les moyens d’identification électronique compatibles avec Pro Santé Connect, notamment l’application mobile e-CPS, pour accéder aux services numériques en santé. Les données sectorielles enregistrées dans le RPPS, comme la profession, leur permettent également d’accéder à certains services comme le dossier médical de Mon espace santé (DMP), sous réserve d’habilitation de la profession dans la matrice prévue à cet effet et de consentement des patients.
Un nouveau service, Pro Santé Identité, permettra prochainement de vérifier les données d’identité (état civil) des professionnels dans les répertoires régaliens de référence (Répertoire national des identités des personnes physiques ou RNIPP) avant leur inscription dans le RPPS ou l’activation d’un moyen d’identification électronique avec Pro Santé Connect.
Prochainement, certains professionnels administratifs, contribuant au fonctionnement du système de santé, pourront également bénéficier de Pro Santé Connect, après enregistrement dans ce nouveau service Pro Santé Identité. Cela leur permettra d’utiliser les moyens d’identification électroniques mis à disposition par Pro Santé Connect pour se connecter sur des services numériques contribuant au fonctionnement du système de santé, mais ne constituant pas des services numériques en santé. Seuls les professionnels inscrits au RPPS peuvent se connecter aux services numériques en santé.
Les MIE des professionnels personnes morales (établissements ou structures) sont des certificats logiciels délivrés par l’Infrastructure de Gestion de Confiance du secteur santé-social (IGC-Santé) en lien avec le répertoire FINESS. La mise en œuvre de ces composants facilite la coordination entre les différents acteurs du domaine et sont des éléments essentiels pour le déploiement du numérique en santé en France.
Sommaire
1
Le RPPS
Le Répertoire Partagé des Professionnels intervenant dans le système de Santé contient les données d’état civil du professionnel afin de garantir son identification. Il contient également les données de contact et des données sectorielles (diplômes, exercices professionnels, lieu d’exercice, etc.). Le RPPS est alimenté par trois types d'autorités d’enregistrement, selon des règles bien précises : les ordres professionnels (CNOM, ONI, ONCD, CNOSF, CNOP, CNOMK, ONPP) pour les professionnels relevant de leur compétences, les ARS (ex-professions ADELI), le Service de Santé des Armées (SSA) et les structures où exercent les professionnels à rôle. Un identifiant unique et pérenne est attribué à chaque professionnel : le numéro RPPS. Le RPPS contribue à la coordination des soins en fournissant une identité numérique à chaque professionnel, ce qui améliore la collaboration entre les différents acteurs du système de santé.
Par ailleurs, le RPPS permet de vérifier les qualifications des professionnels par l’enregistrement des diplômes et compétences issues de ces diplômes . Le RPPS joue un rôle important pour identifier les acteurs producteurs de données et leur légitimité à produire les données. Le RPPS n’est pas qu’un instrument de l’identification électronique. Il est également un instrument de régulation de l’accès aux professions réglementées.
L’inscription au RPPS, validée par une autorité d’enregistrement reconnue, garantit aux patients et aux autres professionnels de santé la légitimité de leur interlocuteur. Il est aussi utilisé à des fins statistiques pour les études épidémiologiques et la planification des soins. Enfin, aujourd’hui, l’inscription au RPPS est obligatoire pour obtenir un MIE fourni par l'ANS comme la carte CPS, permettant notamment l’accès aux services numériques en santé et la facturation électronique. Les données du RPPS sont publiées dans l’Annuaire Santé.
⚖️ Cadre réglementaire
- Article L1470-4 du Code de santé publique
- Arrêté du 23 septembre 2022 relatif à la mise en œuvre du « Répertoire partagé des professionnels intervenant dans le système de santé » (RPPS)
- Arrêté du 28 mars 2022 portant approbation du référentiel relatif à l'identification électronique des acteurs des secteurs sanitaire, médico-social et social, personnes physiques et morales, et à l'identification électronique des usagers des services numériques en santé
- Référentiel d’identification électronique des acteurs des secteurs sanitaire, médico-social et social [personnes physiques]
🗓️ Eléments de calendrier
2
Le FINESS
Le Fichier National des Etablissements Sanitaires et Sociaux permet de fournir une identité numérique aux établissements des secteurs sanitaire, social et médico-social, et aux établissements de formation des professionnels.
Les autorités d’enregistrement du FINESS sont les ARS, les DREETS et la DRHIL. Un identifiant unique et pérenne est attribué à chaque structure enregistrée dans le FINESS : le numéro FINESS. Ce numéro est obligatoire pour la facturation des soins auprès de l’Assurance Maladie, les demandes d’agréments et la fourniture de certificats logiciels (IGC-Santé) pour l’accès aux services numériques de santé. Les données du FINESS sont publiées directement par l’application. Certaines données sont mises en relation avec les données du RPPS et publiées dans l’Annuaire Santé.
⚖️ Cadre réglementaire
- Articles 1470-1 et L.1431-2 du Code de santé publique
- Articles 123-1, L. 313-3, et L. 349-4 du Code de l'action sociale et des familles
- Articles 633-1 et L. 631-11 du Code de la construction et de l'habitation
- Article R1614-29 du Code général des collectivités territoriales
- Arrêté du 23 septembre 2022 relatif à la mise en œuvre du « Répertoire national des établissements sanitaires, médico-sociaux et sociaux » (FINESS)
- Référentiel d’identification électronique des acteurs des secteurs sanitaire, médico-social et social [personnes morales]
🗓️ Eléments de calendrier
3
L'Annuaire Santé
L’Annuaire Santé est un service de publication des données du RPPS, du FINESS, des bénéficiaires des cartes CPS et des certificats IGC-Santé des personnes morales. L’Annuaire Santé contient aussi les adresses MSSanté des professionnels de santé et d’organisations attachées à des personnes morales, et les adresses des boîtes aux lettres applicatives. Les données de ces différentes sources sont consolidées dans une seule base. Elles sont publiées via le site web annuaire.esante.gouv.fr et accessibles par des extractions quotidiennes.
Les données sont aussi accessibles via des API FHIR. La publication des données de ces deux référentiels par l’annuaire Santé permet notamment aux services numériques nationaux (SI SAMU, Mon espace santé, ROR...) et à une grande variété d'acteurs de la e-santé en France (GRADeS, CNAM, les services numériques en santé comme les logiciels de gestion de cabinet, les dossiers patient informatisés, les systèmes de gestion de laboratoires,...) de disposer en un lieu unique des informations vérifiées par les autorités d’enregistrement, afin de les utiliser dans la fiabilisation de l’accès et de l’usage des services qu’ils peuvent offrir.
⚖️ Cadre réglementaire
- Arrêté du 23 septembre 2022 relatif à la mise en œuvre du « Répertoire partagé des professionnels intervenant dans le système de santé » (RPPS)
- Arrêté du 23 septembre 2022 relatif à la mise en œuvre du « Répertoire national des établissements sanitaires, médico-sociaux et sociaux » (FINESS)
🗓️ Eléments de calendrier
Parcourir la doctrine
🎯Finalités et périmètre
Qu'est-ce que l’Identité Nationale de Santé (INS) ?
La bonne identification de l'usager, tout au long de son parcours de santé, repose sur l'utilisation d'une identité sanitaire unique et pérenne. C'est l'objet de l'INS, qui est attribué à tous les usagers éligibles. L'INS est attribuée à toute personne née sur le sol français ou bénéficiaire de l'assurance pour les personnes nées à l'étranger (hors bénéficiaires de l’AME, dont le numéro d’immatriculation ne commence pas par 1 ou 2).
Elle repose sur des traits d'identité officiels, enregistrés au niveau national, et permet à chaque usager d'être identifié de la même façon par tous les acteurs qui le prennent en charge, dans le secteur sanitaire, médico-social et libéral.
Elle est constituée de 2 composantes majeures :
- du matricule INS (correspond au NIR personnel (Numéro d’Identification au Répertoire des personnes physiques) ou du NIA (Numéro Identifiant Attente) de l’individu) ;
- des cinq traits d'identité : nom de naissance, liste des prénom(s) de naissance, date de naissance, sexe, lieu de naissance (code INSEE).
Ces éléments permettent une identification précise et standardisée des usagers par tous les acteurs du système de santé, qu'ils soient dans le secteur sanitaire ou médico-social.
Zoom sur :
Depuis le 1er janvier 2021
Toutes données de santé doivent être référencées avec l’Identité Nationale de Santé (INS).
A quoi sert l'INS ?
L'INS présente plusieurs fonctions et objectifs essentiels. En garantissant une identification fiable, l'INS contribue ainsi à améliorer la qualité des soins et la sécurité des personnes.
L'INS assure une identification fiable des patients, limitant les erreurs et assurant une continuité dans l'identification tout au long du parcours de soins.
L'INS rend possible le partage sécurisé des données de santé tout en préservant la confidentialité et la sécurité des informations personnelles.
L'INS permet le développement de services numériques en santé, tels que les messageries sécurisées de santé et les dossiers médicaux partagés.
L’INS est la clé d’entrée pour consulter et alimenter le dossier médical partagé dans Mon Espace santé.
Comment utiliser l'INS ?
Pour que l'Identité Nationale de Santé (INS) puisse être utilisée pour référencer les données de santé, elle doit d'abord être qualifiée.
Deux conditions doivent alors être remplies :
- L'identité de la personne doit être validée à partir d'un dispositif d'identification à haut niveau de confiance ou équivalent, selon les exigences établies dans le référentiel national d'identitovigilance (RNIV 1) ;
- L'INS doit avoir été récupérée ou vérifiée via le téléservice INSi directement intégré dans les logiciels des professionnels de santé.
📍Ambition de déploiement
L’ambition nationale de doter 90 % de la population d’une identité nationale de santé nécessite, à la suite de la mise à jour du corpus documentaire INS, de faire évoluer les logiciels des professionnels de santé tout en poursuivant l’amélioration continue du téléservice INSi.
Dans cette dynamique, de nouvelles exigences issues du guide d’implémentation de l’INS ont été intégrées au sein du référentiel d’exigences minimales (REM), dans le cadre du référencement des solutions de la vague 2 du Ségur du numérique en santé.
Ces évolutions contribueront à atteindre l’objectif national de généralisation de l’INS et à favoriser le partage sécurisé des données de santé, en garantissant la confidentialité et la sécurité des informations personnelles des usagers.
L’arrivée du Guide d’implémentation de l’Appli carte Vitale (ApCV) comme moyen d’authentification à distance permettra d’identifier de manière fiable les usagers en amont de leur venue à l’hôpital ou d’un rendez-vous de consultation. Néanmoins, la vérification de l’identité du patient au moment de sa prise en charge demeure indispensable, afin de garantir que la personne accueillie est bien celle ayant effectué les démarches préalables.
⚖️ Cadre réglementaire
-
Article L. 1111-8-1 : Code de la santé publique
-
Décret n° 2022-292 du 1er mars 2022 relatif à l'immatriculation des personnes nées à l'étranger en instance d'attribution d'un numéro d'inscription au répertoire national d'identification des personnes physiques
-
Arrêté du 13 décembre 2024 portant approbation des modifications apportées au référentiel « Identifiant national de santé
-
Décret n° 2019-1036 du 8 octobre 2019 relatif à l'utilisation du numéro d'inscription au répertoire national d'identification des personnes physiques comme identifiant national de santé


















